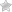Каждая молодая мама знает что такое перинотальный скрининг. А вот что такое неонотальный (или генетический скрининг) знают практически единицы, хотя любому ребёнку его проводят в первые дни жизни. И если вы о нем не разу не слышали, вам страшно повезло. Не повезло тем кому позвонили и сказали, что нужно подтвердить страшный диагноз…
????Начну по порядку. Что же это за процедура?
Неонатальный скрининг — это массовое обследование новорожденных, введенное в рамках национального проекта «Здоровье» в 2006 году и направленное на раннее выявление некоторых врожденных заболеваний в целях профилактики детской смертности и инвалидности.
На сегодняшний день проводимый у нас в стране неонатальный скрининг позволяет выявить у ребенка 5 врожденных заболеваний, связанных с нарушением обмена веществ, при своевременном лечении которых можно избежать многих страшных последствий.
Если раньше наследственные патологии обнаруживались поздно, и дети доживали до 10-12 лет, то теперь диагностика и лечение позволяют пациентам с таким диагнозом жить 50-60 лет.
Знаете, я уже мама с опытом — ребёнок уже второй, но с этой процедурой столкнулась впервые.
Дело в том, что мой первенец сразу после родов попал в реанимацию, а потом на месяц в больницу. По всей видимости там ему и провели этот анализ, генетические болезни исключили, а я об этом и знать не знала… Более того о данном виде скрининга не слышали мои подруги с детьми, хотя я теперь точно знаю, что проводят его повсеместно.
????Сроки проведения.
Скрининг новорожденных в роддоме берут на четвертые сутки в том случае, если ребенок рождается доношенным. Если же малыш появился недоношенным, анализ будет взят только по истечении семи суток.
В случае когда роженица предпочла не обращаться в роддом, анализ возьмут в местной детской поликлинике. Еще можно сделать скрининг новорожденных на дому. Для этого следует пригласить медсестру, которая и проведет процедуру.
Со вторым ребёнком долго меня в роддоме не держали.
Родила в ночь с воскресенья на понедельник, а выписали уже в среду во второй половине дня.
- О прохождении какого-то скнинига а роддоме ничего не сказали, хотя пришедшая к нам патронажная медсестра очень удивилась, что ребёнку не брали «анализ из пяточки».
- ????Как проводят.
- В случае если кровь не взяли в роддоме, анализ проводят в процедурном кабинете в поликлинике (для новорождённых выделяют особое время когда не будет контакта с заболевшими) или за небольшую плату можно вызвать медсестру на дом (у нас в Химках стоимость данной услуги составляет 1000₽).
- По идее неонотальный скрининг называют «анализом из пяточки», но дочке почему-то кровь брали из пальчика, забегая вперёд скажу, что нам брали так кровь два раза и все время под иглой был палец.
- Процедура мне показалась садистской (не могу спокойно смотреть как «истязают ребёнка»)))
- После прокола кожи медсестра долго и методично выдавливала кровь из миниатюрного пальчика с таким расчетом, что бы заполнить кровью пять кругов диаметром 1см на бумаге для анализа.
Далее эту бумагу при вас запечатывают в конверт. Через какое то время его передают с курьером в больницу для проведения анализа.
По приходу домой на пальчике у своей принцессы от сильного давления обнаружила синяк:(
????Какие генетические болезни выявляет
Гипотиреоз . Патология щитовидной железы, которая может привести к отставанию в физическом и психическом развитии. На сегодняшний день своевременно диагностированный гипотиреоз хорошо поддается гормональной терапии. Распространенность заболевания — 1 случай из 5 тысяч.Андрогенитальный синдром . Патология коры надпочечников, при которой нарушается нормальная выработка гормона кортизола. Может проявиться в виде задержки развития половой системы, проблем с сосудами и сердцем. Полному излечению этот синдром не поддается, но его можно держать под контролем при помощи гормональной терапии. Распространенность заболевания — 1 случай из 15 тысяч.Муковисцидоз . Заболевание проявляется заметным сгущением секрета в пищеварительном тракте и легких, что приводит к поражениям печени, ЖКТ, дыхательной системы и других органов. Поддается лечению. Распространенность заболевания — 1 случай из 3 тысяч.Фенилкетонурия . Заболевание, которое характеризуется нарушением выработки определенных ферментов. Последствия достаточно тяжелые. В первую очередь к ним относятся поражения ЦНС. Однако их можно избежать при помощи специальной диеты. Распространенность заболевания — 1 случай из 15 тысяч.Галактоземия . Так называют недостаток фермента, расщепляющего галактозу — один из сахаров, который содержится в лактозе и иных веществах. Последствия нехватки этого фермента проявляются через несколько недель жизни. У ребенка начинается желтуха, рвота, потеря аппетита. Со временем развиваются тяжелые патологии печени, замедляется умственное и физическое развитие, ухудшается зрение. Эта врожденная патология опасна, при этом встречается достаточно редко. Распространенность — 1 случай из 30 тысяч.
Болезни страшные, неизлечимые, но к счастью редкие. С ними вполне можно жить, главно как можно скорее узнать о них и начать лечение.
????Когда приходят результаты.
Готовится анализ в Химках месяц (в Москве на это уйдёт неделя — об этом я узнала уже потом после того как перевела ребёнка в московскую поликлинику).
Вернее не совсем так. Анализы Москвы передают в Морозовскую больницу. Анализы Московской области в Монииак. Почему такая разница в сроках ????????♀️ Кто знает…
А вот тут вот начинается все самое интересное.
Если все хорошо… то вам просто не звонят и через месяц вы со спокойной душой забываете об этом анализе, проводя все дни в заботах о новорожденном, ежеминутно меняя ползунки/соски/пеленки.
Если же все плохо, приходит звонок…
????Наша история…
Так как я знать не знала о каком-то там послеродовом скрининге (не в первый раз ни во второй в роддоме ни словом о нем не обмолвились) и о том, что важно его проводить в первые дни после родов, то я записала ребёнка к медсестре на 9 сутки после рождения 27 декабря.
Дело было перед Новым годом, одна беготня, плюс это был, кажется, последний день работы поликлиники перед праздниками.
Сдав анализ, в новогодней суете о скрининге я и не вспоминала. Да и чего переживать? Внешне ребёнок здоровый, упитанный, без видимых проявлений болезни.
Я была уверена — это рядовой анализ крови. Ведь на выявление генетических аномалий проводят три (!!!) перинатальных скрининга. Что может быть не так с крохой?
5 января к нам пришла патронажная медсестра проверить пупок у дочки, который наотрез отказывался заживать. Между делом спросила ещё раз нашу фамилию: «Кажется пришёл ответ по вашему скринингу, сейчас позвоню и уточню».
Быстро узнав по телефону, что действительно это наши результаты, медсестра сделала худшее что могла: начала меня заранее утешать.
По началу была одна из самых страшных фраз: «Мама, не волнуйтесь! Ничего страшного даже если ребёнок болеет.»
Мол пришёл скрининг, результаты выше нормы, не исключена ошибка. На сколько именно выше врач пожала плечами. Мне показалось в тот момент, что она в принципе не знает цифры.
На мой вопрос «что/как/куда бежать» она мне просто посоветовала через несколько дней как откроется лаборатория пересдать кровь. Что именно выявил скрининг, поначалу врач отказывалась говорить и только уходя созналась: галактоземия.
- Тут же начались хождения по мукам по сайтам посвящённым данной проблеме, поиски отзывов что за болезнь, может ли быть ложноположительный результат скрининга, как жить дальше если ребёнок болеет.
- Самое страшное в этой ситуации то, что при данном заболевании грудное, да и вообще любое другое молоко, является ядом для новорожденного, попутно разрушая печень, глаза, нервную систему.
- Весь ужас подкреплялся тем, что в новогодние праздники было все закрыто, а нужно было срочно решать кормить ли ребёнка и дальше молоком или срочно искать альтернативу грудному вскармливанию.
Проштудировав весь интернет, мамские форумы (заболевание очень редкое, отзывов мало), у меня появилась надежда. Оказалось, что бывают случаи, когда анализ может быть ложноположительным.
Ложным анализ может быть из-за того, что ребёнок поел перед сдачей крови. Меня это мало успокоило, так как мы сдавали кровь через 2,5 часа после кормления, прошло не мало времени.
На свой страх и риск грудное решено было сохранить, но строго наблюдать за ребёнком, что бы не было рвоты, ухудшения самочувствия..
Заморив ребенка голодом (последний приём пищи был за 4-4,5 часа до анализа), 7 января повторно сдали кровь.
Оставалось сидеть, мучительно ждать результаты.
14 января произошло страшное. Раздался звонок из поликлиники и нас пригласили на очередное подтверждение страшного диагноза, попросили повторно слать кровь. В этот момент я думала, что поседела.
Что за болезнь выявил скрининг, какой титр да и какой по счету это анализ на другом конце трубки не знали. Я давно привыкла с медицине Подмосковья, но это перебор.
Оказалось, что одна из медсестёр 14ого вышла на работу после новогодних праздников, вдруг вспомнила про наш ещё первый плохой анализ и дала задание о нем сообщить.
На том конце трубки очень удивились, что мы у них же в поликлинике 7 января уже все пересдали.
Мне не понятно, почему о том, что у нас плохие анализы сообщают с такой задержкой: 5 числа о плохом результате нам на дому рассказала медсестра, которую мы вызвали совершенно по другому вопросу и то только потому, что загноился пупок, а только 14 нам официально сообщили о плохом анализе. Получается потеряны 9 таких важных дней когда счёт идёт на минуты. Ведь если ребёнок болен, нужно срочно проходить лечение и отменять грудное вскармливание.
Напомню
Классическая галактоземия часто носит жизнеугрожающий характер.
Тяжёлые формы заканчиваются летально в первые недели жизни, при затяжном течении на первый план могут выступать явления хронической недостаточности печени или поражения центральной нервной системы.
Всего-то для того, что бы ребёнок не угасал и жил дальше при галактоземии нужно убрать молоко, а мама этого может не знать, ежедневно кормя ребёнка «ядом».
С одной стороны я выдохнула — «плохой результат» оказался все тем же первым анализом. Результатов повторного пока не было…
При повторной сдаче крови медсестра, видя мои заплаканные глаза, дала мне листок с номером телефона лаборатории, куда попадают анализы малышей из московский области.
Уж не знаю как я прожила оставшиеся дни. Ведь каждый раз когда я кормила ребёнка грудью, закрадывался червяк: а что если вместо пользы я травлю ребёнка молоком, попутно разрушая внутренние органы…
Скрепя сердце спустя 3,5 недели после повторной сдачи анализов набрала заветный номер и назвала фамилию ребёнка. Ура! Наш диагноз не подтвердился! Первый анализ при норме титра в 7 единиц показал цифру 8, а повторный 2.
И хотя я внутри приготовилась к худшему, радости на было предела. Теперь я могу уверенно заявить: если вы так же как и мы получили плохой результат, не отчаивайтесь, вполне вероятен ложноположительный результат.
Просмотрев весь интернет на тему галактоземии могу сообщить, что:
Если ребёнок упитан, ест, не отказывается от еды- скорее всего он не болен.
Если ребёнок все же болен, то у галактоземии есть две стадии: активная и пассивная. Активную должны диагностировать ещё в роддоме — уж больно на лицо клиническая картина с непрекращающейся рвотой, стремительным похудением и тд.
- С пассивной формой можно жить и радоваться — всего лишь исключить из рациона любые молочные продукты.
- Риторические вопросы к нашей медицине.
- Ставлю скринингу лишь 3 звезды, так как у меня есть несколько (скорее всего риторических) вопросов к нашей медицине:
- * Почему не объясняют в роддоме заранее о важности данного анализа, о его сроках и как к нему готовиться?
* Почему цепочка плохой результат — поликлиника — мама такая длинная? Почему из лаборатории не звонят маме? Официально о первом плохом анализе мне сообщили лишь спустя 9 дней после получения поликлиникой результатов. Минута промедления в случае болезни ребёнка грозит его здоровью или даже жизни (при активной стадии галактоземии ребёнок может сгореть за месяц).
* Почему анализ в Московской области делают так долго? Через дорогу (не утрирую), в Москве делают за неделю, а Подмосковье ждать приходится месяцами (на проведение анализа и его подтверждение уходит по месяцу).
ИТОГ.
Конечно, я за проведение такого скрининга. О нем нужно рассказывать, рассказывать и рассказывать. И желательно проводить в роддоме.
- Мамочки, запомните, что бы избежать ложноположительных результатов, сдавайте кровь натощак, через 4-5 часов после кормления.
- Если вы получили первый плохой результат, шанс, что он ошибочный, определенно есть!
- Ели есть вопросы, пишите мне, обязательно отвечу!
Источник: https://irecommend.ru/content/grudnoe-moloko-yad-sedye-maminy-volosy-neizlechimaya-bolezn-i-neizvestnost
Неонатальный скрининг новорожденных на наследственные заболевания
В роддоме новорожденного ребенка с головы до ног внимательно осматривает педиатр. Он оценивает кожные покровы, изучает уши, нос, анус, позвоночник, шею, конечности малыша.
Проверив физическое состояние, врач исследует его нервную систему и мышечный тонус. Затем обязательно проводится неонатальный экспресс-скрининг новорожденных или пяточный тест.
Зачем его делают, и что он может показать?
Что такое скрининг
Скрининг (от англ. «screening» обследование) считается эффективным способом выявления генетических дефектов в младенческом возрасте. Инициатором его проведения выступила ВОЗ (Всемирная Организация Здравоохранения).
Из множества генетических болезней рекомендуется выявление 5 распространенных тяжелых патологий, отрицательно влияющих на развитие ребенка.
Благодаря своевременному выявлению расстройства, можно начать адекватное лечение и избежать серьезных последствий.
Виды скрининга и их расшифровка
Известно несколько видов скрининга, проводимых в стенах роддома:
- Неонатальный скрининг или экспресс-тест на наследственные заболевания. Он проводится всем младенцам, и выявляет врожденные проблемы с иммунитетом и обменом веществ. Данное исследование очень важно, так как позволяет обнаружить аномалии, которые не проявляются даже спустя несколько месяцев после рождения, но существенно затормаживают развитие малыша.
- Аудиологический скрининг выявляет проблемы со слухом. Его также проводят в роддоме. Если младенца не обследовали вовремя, процедуру можно провести в поликлинике, когда он достигнет 1 месяца. Ранее подобный анализ проходили дети, входящие в группу риска. Но сейчас его проводят всем новорожденным. Для скрининга применяется аудиометр. Он подает сигналы в ухо ребенка, отражающиеся от определенных клеток. Главное, чтобы малыш при этом был спокоен или спал.
- УЗИ скрининг. Выявляет дисплазию тазобедренного сустава и врожденный подвывих бедренной кости. Также с помощью данной диагностики можно просканировать головной мозг малыша через родничок на наличие заболеваний нервной системы. Если у новорожденного еще в утробе были отмечены аномалии развития внутренних органов, ему обязательно проводят ультразвуковой скрининг.
Если результаты пяточного теста отрицательные, в карточку ребенка заносят полученные данные. Если положительные – сообщают родителям и приглашают их на консультацию к генетику. Достоверность неонатального скрининга зависит от срока его проведения и от того, ел ли малыш за 3 часа до обследования.
Окончательный диагноз никогда не ставят по экспресс-результатам. Они требуют подтверждения с использованием других более точных методов диагностики. Случается, что родителям предоставляют отрицательный результат, когда ребенок действительно болен. Но это бывает крайне редко. В таких случаях заболевание выявляют позже, что отягощает недуг и отдаляет процесс выздоровления.
После беседы с генетиком и уточнения диагноза, ребенка направляют на консультацию к узкому специалисту, который займется дальнейшим лечением маленького пациента. Почти все недуги, выявленные скринингом новорожденных, требуют длительной терапии и строгого врачебного контроля.
Какие анализы берут у ребенка в роддоме
Многие родители хотят знать, какие генетические болезни выявляют при помощи экспресс-скрининга новорожденных в роддоме. В категорию исследования входят болезни, которые можно излечить или существенно уменьшить при раннем диагностировании. В основном, это аномалии, связанные с неправильным метаболическим процессом.
Например, синдром Эдвардса, Дауна или Патау (хромосомные патологии) таким способом не выявляют. Они неизлечимы, и от срока их диагностики ничего не зависит. При неонатальном скрининге в крови у младенцев ищут аномальные генные вещества и проверяют содержание нормальных белков.
Нарушение, вызванное неправильным выделением гормонов. Последствия недуга довольно тяжелые, вплоть до отставания в развитии. На 5 тысяч младенцев приходится 1 случай наследственного гипотиреоза. При этом болезнь чаще регистрируют у девочек. Правильно подобранная гормональная терапия дает шанс на полное выздоровление ребенка.
Характеризуется нарушенным продуцированием жидкости внутренних органов, в частности системой пищеварения и легких. Отделяемое клеток густеет, что ведет к сбою в работе печени и поджелудки. Это самое распространенное заболевание, которое выявляет генетический скрининг. На 2000 детей регистрируют 1 случай.
- Адреногенитальный синдром
Наблюдается довольно редко 1 на 15000 младенцев. Это генетическая патология, при которой нарушается выработка надпочечниками половых гормонов кортизола и альдостерона.
При этом происходит задержка умственного, физического развития, созревания внутренних и половых органов. Если врачебная помощь не будет оказана вовремя, возможен летальный исход.
Терапия заключается в исключении угрожающих симптомов и требует пожизненного приема гормонов.
Наследственная патология, вызванная недостатком фермента, расщепляющего галактозу, попадающую в организм с глюкозой и лактозой. Признаки недуга проявляются не сразу. Вначале новорожденный кажется здоровым карапузом, но спустя некоторое время у него начинается рвота, понижается аппетит, наблюдается отечность.
В моче обнаруживается белок — О чем говорит белок в моче у ребенка. Галактоземия — серьезное заболевание, от которого сильно страдает печень, падает зрение, значительно замедляется развитие. Встречается недуг редко 1 на 30000 младенцев. Терапия заключается в полном исключении из рациона молочных продуктов.
- Фенилпировиноградная олигофрения
Редкая патология, выявляющаяся скринингом. На 15000 младенцев приходится 1 случай. Болезнь возникает из-за нарушенного ферментативного обмена. При этом фермент, расщепляющий фенилаланин, продуцируется в недостаточном количестве.
Токсичные продукты распада этого вещества накапливаются в крови, причиняя серьезный вред головному мозгу и нервной системе. Патологические изменения мозга носят необратимый характер.
У ребенка возникают судорожные припадки, наблюдается отставание в умственном развитии. В будущем он отстает и физически, позже начинает держать голову, присаживаться, вставать. Избежать осложнений можно, исключив из рациона продукты, содержащие фенилаланин.
Если это сделать на первом году жизни, то можно вырастить здорового ребенка.
Ученые выявили около 500 генетических патологий, связанных с нарушением обмена веществ. К примеру, в Европе у новорожденных исследуют 14 болезней, а в США более 40. В России тестируют всего 5, но при желании родителей тест можно провести на 16 заболеваний.
В какие сроки должны провести скрининг
Сроки взятия скрининга зависят от состояния здоровья малыша и места его пребывания на момент обследования.
Большинству новорожденных диагностику успевают сделать еще в роддоме:
- у детей, рожденных в срок, скрининг проводится на 4 день, пока они находятся в роддоме;
- недоношенным деткам анализы делают через неделю после рождения;
- если новорожденного выписали раньше, возможно проведение анализа на дому или в местной поликлинике, за которой закреплен малыш;
- если провести генетический скрининг на 2-3 сутки, результаты могут быть искаженными. В идеале, тестирование нужно делать в первые 10 суток после рождения.
Интересно: Для экспресс-скрининга кровь берут из пяточки, поэтому тест и называется «пяточным». Забор крови невозможно осуществить из пальчиков, так как сосуды в них еще слишком слабые, а количество исследуемой крови должно быть большим, чем при общем анализе.
Тест проводят натощак. Новорожденного за 3 часа до скрининга не прикладывают к груди. Перед взятием крови стопу грудничка обмывают с мылом и протирают спиртом. Пяточку прокалывают на несколько миллиметров и берут немного крови. Затем исследуемый материал наносят на 5 тест-бланков из фильтрованной бумаги (один бланк для одного теста). Их подписывают и отправляют в лабораторию для изучения.
Для чего проводится обследование
Молодых родителей пугают не только названия неведомых болезней, на наличие которых исследуют их малыша (откуда им взяться у здоровых родителей?), но и слухи о ложных результатах и недовольных родителях. Все это заставляет задуматься о целесообразности диагностики, проводимой в роддоме.
Но нужно учитывать факт наличия аномального обмена веществ у новорожденных негенетического характера. У абсолютно здоровых родителей рождаются больные дети. При уточнении и подтверждении диагноза, своевременно оказанная врачебная помощь может спасти здоровье и жизнь малыша.
Можно ли отказаться
Родители вправе отказаться от тестирования. Для этого в роддоме они подписывают отказ, который вклеивают в карточку новорожденного. Если этого не сделать, в районной поликлинике будут требовать письменный документ, снимающий с медиков ответственность.
Почитайте в дополнение:
ДНК-скрининг для новорожденных
Источник: https://1child.ru/zdorove/analizy/skrining-novorozhdennyh.html
Неонатальный скрининг новорожденных: анализ, который спасает здоровье и жизнь
Согласно приказу Минздравсоцразвития РФ №185 от 22 марта 2006 года, каждый новорожденный в России проходит неонатальный скрининг – обследование на пять наиболее распространенных наследственных заболеваний. Все они представляют серьезную угрозу для здоровья детей, поэтому ранняя диагностика и своевременно назначенное лечение позволяют каждой семье заболевшего малыша гораздо легче справиться с недугом.
Ежегодно в Москве проходит более 140 тысяч родов, и у каждого малыша забирают анализ на неонатальный скрининг. Исследование проводится в Центре неонатального скрининга при Морозовской детской больнице.
Если у ребенка все в порядке – вы даже не вспомните о том, что проходили этот тест. Важно, что те семьи, где заболевание у малыша выявлено, могут быстро получить помощь и сохранить здоровье ребенка.
Какие заболевания можно выявить при помощи неонатального скрининга?
Муковисцидоз. Одно из самых распространенных в мире наследственных заболеваний, в основе его лежит изменение в гене. Это мультисистемное заболевание поражает дыхательные пути, желудочно-кишечный тракт, печень, экзокринные железы.
В России с муковисцидозом рождается в среднем один ребенок на восемь тысяч. При раннем выявлении заболевания значительно снижается риск осложнений заболевания, инвалидизации ребенка, возрастает продолжительность жизни.
С ним можно расти, развиваться и вести полноценную жизнь.
Галактоземия. В основе этого заболевания лежит наследственное нарушение обмена углеводов. При галактоземии у ребенка в организме постепенно накапливаются токсические метаболиты, которые приводят к тяжелой интоксикации. Ребенок с таким заболеванием должен как можно раньше начать получать специализированное лечение.
Адреногенитальный синдром. Группа нарушений, связанных с избыточной секрецией гормонов коры надпочечников. Проявляется по-разному, в особо тяжелых случаях – в виде нарушения водно-солевого баланса, полиорганной недостаточности.
Врожденный гипотиреоз. Группа заболеваний щитовидной железы. Раннее выявление этого заболевания позволяет избежать тяжелой умственной неполноценности, задержки физического развития.
Выявить заболевание до проявления клинических симптомов возможно только при проведении неонатального скрининга.
Если болезнь вовремя распознать и начать лечить, врачи дают благоприятный прогноз относительно дальнейшего развития ребенка.
Фенилкетонурия. Наследственное нарушение метаболизма аминокислот, в частности фенилаланина. Без своевременного лечения может привести к тяжелому поражению ЦНС – но, к счастью, при своевременной диагностике патологических изменений можно полностью избежать.
Зачем проводится массовый неонатальный скрининг у новорожденных?
Центр неонатального скрининга есть в каждом регионе России. Центр для московского региона действует на базе Морозовской детской больницы, согласно приказу №183 Департамента здравоохранения Москвы от 12 марта 2015 года.
- Основные задачи Центра:
- 1) Как можно скорее выявить наличие у детей наиболее распространенных наследственных заболеваний;
- 2) Проводить лечение и диспансерное наблюдение детей с наследственными заболеваниями, выявляемыми при неонатальном скрининге;
- 3) Обследовать детей с подозрением на наследственные заболевания обмена, моногенную и хромосомную патологию;
- 4) Консультировать семьи в рамках подготовки к беременности, во время беременности (оценка рисков развития заболеваний у плода), ведение взрослых пациентов с наследственной патологией обмена в рамках подготовки к беременности и во время беременности;
- 5) Вести базу данных детей и взрослых с наследственными заболеваниями, отслеживать историю течения болезни, хранить и обрабатывать статистические данные по заболеванию.
- За всеми этими мероприятиями стоит единая цель – не дать развиться клиническим проявлениям заболевания, не допустить ранней инвалидизации детей с диагностированными наследственными заболеваниями, максимально продлить их жизнь и сохранить ее качество.
- Чтобы пройти скрининг, вам не нужно никуда ехать: кровь у ребенка возьмут прямо в родильном доме(поликлинике) спустя три дня после рождения.
Как проводится неонатальный скрининг?
1. Кровь на неонатальный скрининг собирается у всех новорожденных во всех роддомах Москвы, независимо от того, в каком регионе прописаны и проживают их матери. Также сдать кровь на неонатальный скрининг можно в районной поликлинике, в случае если:
А) ребенок родился не в родильном доме (например, в домашних родах);
Б) по какой-то причине скрининг не был сделан в роддоме.
2. Анализ крови на скрининг у малыша берут по истечении трех полных суток с момента рождения. В бланке анализа указываются паспортные данные матери ребенка, ее адрес прописки и контактный номер телефона: все это необходимо для того, чтобы в случае сомнительного или положительного результата найти ребенка и как можно скорее предоставить ему необходимое лечение.
Все образцы крови из всех медицинских организаций поступают в лабораторию Морозовской больницы, в группу неонатального скрининга, где и проводится исследование. Обычно результаты бывают готовы в течение двух суток: учитывая объем анализов, можно смело заявить, что лаборатория работает очень оперативно.
- Если признаков заболеваний не выявлено, результаты анализов хранятся в лаборатории и не направляются ни в роддом, ни к родителям ребенка. Родители ребенка могут по собственному желанию запросить результаты скрининга, обратившись в Центр по телефону: +7 (495) 695-01-71
- Чтобы забрать результаты анализов ребенка, необходимо предоставить паспорт матери.
- Если выявлено повышение того или иного показателя, ребенку показан немедленный повторный анализ, который будет забран в роддоме (если ребенок еще не выписан домой), или в поликлинике, к которой ребенок прикреплен.
3. Если и при повторном анализе (ретесте) у ребенка выявлено превышение определенных показателей, то все данные о ребенке передаются в медико-генетическое отделение Морозовской больницы. Сотрудники отделения вызывают семью на прием через первичное лечебно-профилактическое учреждение и приглашают их пройти уточняющую диагностику.
Если диагноз подтвердился, пациент с наследственным заболеванием будет наблюдаться у врача-специалиста в Морозовской больнице.
При этом он остается прикреплен к районной поликлинике для проведения рутинных мероприятий, но первичным звеном помощи по наследственному заболеванию для него остается наш Центр.
Здесь же ребенок получает льготные рецепты на необходимые ему медикаменты и лечебное питание.
Внимание! В любом возрасте ребенку следует приходить на прием в сопровождении законного представителя – одного из родителей или опекуна.
Для консультации в нашем центре потребуются следующие документы:
- Полис ОМС,
- Направление по форме 057/у – выдается в районной поликлинике и действует в течение 1 года;
- Выписка от районного педиатра по форме 027 – обновляется каждый год.
- Свидетельство о рождениипаспорт
- Паспорт законного представителя ребенка
Почему детям с наследственными заболеваниями нужно наблюдаться именно в этом Центре?
Во-первых, это единственный региональный центр, оказывающий профильную медико-генетическую помощь по проведению неонатального скрининга и амбулаторному наблюдению детей с данной патологией.
Во-вторых, в нашем центре работают опытные врачи-генетики, которые на протяжении долгих лет ведут диспансерное наблюдение детей с различными наследственными заболеваниями. У нас накоплен богатый опыт по поддержанию здоровья пациентов.
В-третьих, пациенты, проходящие диспансерное наблюдение в Центре, получают здесь же необходимые специализированные продукты лечебного питания, лекарственные препараты по льготным рецептам.
Частые вопросы родителей о неонатальном скрининге
Почему образцы крови на неонатальный скрининг анализируются только в одном месте в Москве?
Очень важно, чтобы все данные об обследованных детях с наследственными заболеваниями находились в едином Центре. При каждом «лишнем звене в цепи» маршрутизации пациентов есть риски потери информации: построенная в Москве система минимизирует эти риски.
Может ли получиться так, что результаты скрининга окажутся положительными, но мы об этом не узнаем?
Как раз для того, чтобы не «потерять» ни одного ребенка с подозрением на наследственное заболевание, у нас ведется обширная база данных. А при малейшем подозрении на наличие заболевания мы вызываем семью на прием.
Но обратите внимание: согласно приказу, скрининг проводится не по месту прописки матери и ребенка, а по месту родов. Многие семьи из регионов планируют родить ребенка в Москве и после родов уезжают в свой регион.
А Это значит, что детей, у которых мы выявили наличие какого-то из пяти наследственных заболеваний, приходится разыскивать по разным регионам страны, чтобы они вовремя начали лечение в своем региональном центре, уже по месту жительства.
Поэтому очень важно правильное оформление паспортной части образца.
Основной ориентир для нас – это бланк анализа, в котором указаны координаты матери. Мы вызываем пациента по указанным координатам. Естественно, если данные заполнены некорректно, мы рискуем «потерять из виду» потенциального больного.
Каждый родитель должен знать , что его ребенку проводили это исследование, поэтому сообщайте о себе достоверную информацию сотрудникам родильного дома, поликлиники
Почему не нужно отказываться от неонатального скрининга?
Неонатальный скрининг зачастую является единственным способом быстро и своевременно выявить опасное заболевание. Подобная процедура проводится во всех странах мира и позволяет сохранить здоровье детей.
Откладывать проведение этого анализа нельзя. Исследование должно быть проведено в декретированные сроки.
Некоторые из пяти заболеваний могут проявить себя уже на седьмой-девятый день жизни ребенка и поставить его жизнь под угрозу.
Даже если у вас в семье никто никогда не болел перечисленными выше заболеваниями, пройти скрининг необходимо. Даже абсолютно здоровые родители могут быть носителями гена одного из данных заболевания, тогда высок риск передачи их малышу. Бывает, что родители узнают об этом только в тот момент, когда их новорожденный малыш проходит скрининг.
А если у ребенка наследственное заболевание, но оно не выявляется посредством массового неонатального скрининга?
В нашем центре наблюдаются дети и с другими орфанными заболеваниями, которые не выявляются при неонатальном скрининге. Часты случаи, когда симптомы болезни уже проявились, но они неспецифичны – тогда есть риск, что ребенок будет наблюдаться у узких специалистов и лечить только отдельные проявления заболевания (например, эпилепсию, гепатопатию и т.д.). Согласно Приказу №500 от 14.06.
2016г Департамента города Москвы «Об организации проведения селективного скрининга» всех детей в возрасте до 18 лет, из группы риска по наследственному заболеванию обмена (критерии отбора указаны) необходимо обследовать. Своевременная диагностика наследственного орфанного заболевания обмена позволяет вовремя начать специфическую терапию, снизить инвалидизацию, улучшить качество жизни пациентов.
Дети с подозрениями на различные наследственные заболевания могут быть направлены к нам врачом-педиатром или другим специалистом.
При помощи метода тандемной масс-спектрометрии мы подтвердим или исключим тяжелые наследственные заболевания обмена.
Те пациенты, у которых установлен диагноз, имеют возможность наблюдаться в нашем центре и проходят лечение, получая льготные рецепты на лекарственные средства и лечебное питание.
Но структура наследственной патологии весьма разнообразна. Помимо наследственных заболеваний обмена, о которых мы говорили, встречаются другие заболевания: моногенные синдромы, хромосомные заболевания. В этом случае главным координатором комплексного наблюдения становится врач-генетик.
Если в семье родился ребенок с наследственным заболеванием – что делать дальше? Есть ли шанс родить здорового малыша?
Почти всегда в консультировании генетика нуждается не только ребенок, но и его родители-семья! При необходимости мы проводим медико-генетическое консультирование семьи, в которой родился ребенок с наследственной патологией, чтобы впоследствии они смогли спланировать рождение здорового ребенка. Для диагностики наследственных заболеваний мы используем разные методы: биохимические, цитогенетические, методы ДНК-диагностики. Это сложные исследования, которые проводят у нас опытные генетики. Вы можете обратиться к нам за консультацией и узнать все подробности по телефону:
+7 (495) 959-87-74,8(495)695-01-71 (регистратура)
Источник: http://navigator.mosgorzdrav.ru/columns/issledovaniya/neonatalnyy_skrining_novorozhdennykh_analiz_kotoryy_spasaet_zdorove_i_zhizn/
Анализ из пятки новорожденного: две капли крови, которые могут изменить всю жизнь
У каждого младенца в первые дни жизни, обычно еще в роддоме, в обязательном порядке берут анализ крови из пятки. В медицинской среде это исследование называется «скрининг новорожденного». Зачем он нужен, о наличии каких болезнях способен предупредить? И не представляет ли сам анализ из пятки новорожденного какой-либо риск для здоровья малыша?
Анализ крови из пятки новорожденного — простое исследование, которое может сказать о сложнейших наследственных заболеваниях.
Зачем необходим скрининг новорожденного
Существует целый ряд довольно серьезных, как правило наследственных, заболеваний, наличие которых невозможно определить до рождения малыша, но которые крайне важно выявить, едва только младенец появился на свет.
Потому что шансы на выздоровление ребенка резко повышаются в том случае, когда терапия начинает осуществляться еще до того, как проявились первые клинические симптомы. Именно для этого и проводится скрининг новорожденных.
Обязательную часть которого составляет анализ крови из пятки младенца.
Анализ крови из пяточки младенца нередко еще называют «пяточный тест». Как правило, этот тест проводят на 4-й день жизни у доношенных ребятишек, и на 7-й день – у тех младенцев, кто родился раньше срока.
Не пугайтесь! Буквально пару капель крови, взятых у малыша из пятки, наносят на специальный бланк-фильтр – на этом вся процедура и заканчивается.
Анализ проводится путем исследования сухого пятна крови – в медицине он известен как метод тандемной масс-спектрометрии.
Пара минут относительного неудобства для новорожденного малыша, а также пара капель его крови для анализа могут раз и навсегда успокоить врачей и родителей новорожденного относительно того, какие тяжелые заболевания малышу уж точно не грозят. А именно…
Какие заболевания можно выявить с помощью скрининга новорожденных
В нашей стране с помощью анализа крови из пятки новорожденного проводят исследования на наличие как минимум пяти тяжелых наследственных заболеваний.
Несмотря на то, что все эти «болячки» имеют наследственную природу, проявить себе каждая из этих болезней может в любом поколении – то есть у пораженного малыша может быть абсолютно здоровая семья, и только кто-то из дальних предков или дальних родственников может быть носителем той же болезни.
Именно поэтому в роддоме тест делается всем малышам без исключения, независимо от того, известно ли о случаях тяжелых наследственных заболеваний в семье конкретного младенца или же нет.
Пять заболеваний, которые выявляются во всех российских роддомах с помощью анализа крови из пятки новорожденного (другими словами – путем скрининга новорожденного):
- 1 Фенилкетонурия. В России это заболевание встречается примерно у одного из 10 тысяч малышей. Суть заболевания заключается в следующем: у ребенка отсутствует фермент, который расщепляет аминокислоту фенилаланин, входящую в состав большинства белковых продуктов. Не расщепляясь, эта аминокислота и ее производные накапливается в организме и к определенному моменту становятся крайне токсичными – они поражают нервную систему и в первую очередь мозг младенца. Если финилкетонурию не лечить (особенно на ранних стадиях), то это приводит в 100% случаев к умственной отсталости ребенка. При адекватном и раннем лечении (прием специальных препаратов и строгая диета) малыш будет развиваться абсолютно нормально, без задержек, но останется на всю жизнь носителем заболевания.
- 2 Врожденный гипотиреоз. Заболевание характеризуется недостаточной выработкой некоторых гормонов. Без должного лечения у малыша наблюдаются задержки в физическом и умственном развитии – например, позже формируются кости и суставы, позже режутся первые зубки, медленно развиваются нервные ткани и мозг. В итоге ребенок развивается с серьезными физическими и интеллектуальными дефектами. Если же болезнь диагностируется еще до появления клинических симптомов (то есть еще в период новорожденности), назначается гормональная терапия. Которая дает возможность полностью пресечь развитие болезни. В России врожденный гипотиреоз встречается у одного новорожденного на 5 тысяч.
- 3 Галактоземия. В основе этого наследственного заболевания лежит серьезное нарушение обмена веществ – ген, который отвечает за преобразование галактозы (вещества, которое содержится в молоке) в глюкозу, мутирован. Галактоза не подвергается ферментации, а накапливается в организме, оказывая сильное токсическое воздействие на центральную нервную систему. Кроме того, сильно страдают печень и зрение малыша. Если заболевание игнорировать, то ребенку грозит слепота, хроническое поражение печени и умственная отсталость в развитии. В теории галактоземия приводит к летальному исходу. Но при своевременном лечении специальной диетой, полностью исключающей из рациона малыша молоко и молочные продукты, ребенок имеет все шансы полноценно расти и развиваться. Галактоземия встречается примерно у одного новорожденного на 20 тысяч малышей.
- 4 Адреногенитальный синдром. Тяжелое заболевание характеризуется нарушением выработки гормонов корой надпочечников. В организме образуется избыток половых гормонов и глюкокортикоидов. Что вызывает резкое нарушение солевого обмена, нарушение роста (зачастую после 12 лет рост прекращается вовсе) и неправильное развитие половых органов. Девочки, как правило, развиваются «по мужскому типу». Чтобы избежать развитие болезни, малышам назначают гормональную терапию. В России адреногенитальный синдром встречается у одного новорожденного на 5,5 тысяч малышей.
- 5 Муковисцидоз (кистозный фиброз). Это системное наследственное заболевание, которое характеризуется тяжелейшими нарушениями в органах дыхания и органах пищеварения. Причина заболевания – генная мутация. В России муковисцидоз встречается у одного малыша на 10 тысяч новорожденных. Терапия, которую назначают при ранней диагностике, способна резко сократить проявления болезни.
Что происходит после теста?
В последние годы в некоторых регионах страны список заболеваний, анализ на которых включен в программу обязательного скрининга новорожденного, значительно расширился. Формируется этот список на основании рекомендаций Всемирной Организации Здравоохранения (ВОЗ).
Сама процедура считается абсолютно безопасной для младенца, а результаты она дает весьма полезные – выявление наследственных болезней на столь ранней стадии позволяет подобрать адекватную стратегию лечения и избежать инвалидности у больных детей в будущем.
Анализ крови из пяточки новорожденного, взятый в роддоме, передается в лабораторию. А оттуда результаты, спустя максимум 10 дней, поступают в общую базу и непосредственно в ту поликлинику, где далее наблюдается малыш.
Чаще всего результаты скрининга новорожденного оказываются отрицательными – факт об этом заносится в медицинскую карту ребенка, и дело с концом. Как правило, при отрицательном ответе на анализ из пятки новорожденного, с родителями никто это не обсуждает.
Если же тест показал положительный результат на какое-либо из заболеваний – с родителями или опекунами младенца мгновенно связываются медики. Однако это еще не приговор! Родителям сообщают о том, что у ребенка выявлено лишь подозрение на наследственную болезнь и назначают дату ретестирования.
Очень важно провести повторный анализ как можно скорее.
И только в том случае, если повторное исследование в медико-генетическом центре дало положительный результат, малышу назначается соответствующая терапия.
Все болезни, наличие которых способен выявить неонатальный скрининг – тяжелые и приводят к глубокой инвалидности в будущем. Однако, при ранней диагностике – еще на стадии новорожденности ребенка (первые 28 дней жизни младенца) – эти недуги можно либо вылечить полностью, либо жестко приостановить их развитие на той стадии, когда болезнь еще не приобрела необратимые формы.
Именно поэтому крошечных деток не только можно, но и обязательно нужно подвергать анализу крови из пяточки спустя несколько дней после рождения. Обычно это делают в роддоме. Но если вы планируете домашние роды, либо собираетесь покинуть роддом спустя уже день-два после родов, обязательно уточните у своего врача, где и как вы сможете провести скрининг новорожденного.
Источник: http://www.woman.ru/kids/newborns/article/138078/
Как я чуть не сошла с ума…Скрининг новорожденных
Или наш очередной п***ц!!!
Очень полезно почитать будущим мамам во избежание повторения моих ошибок!
И так.В роддоме всем деткам берут на 3-4 день жизни скрининг на генетич.заболевания,их 5,это достаточно серъезные болезни,а некоторые даже смертельные! НЕ дай Бог никому такого несчатья.
Некоторые из этих болезней можно распознать еще внутриутробно.
Если все отрицательно,то никому ничего не сообщают,а если есть сомнения,то звонят из поликлиники и просят персдать анализ на то или иное заболевание.
Так вот брали нам этот скрининг в московском роддоме на 4-й день. Сказали 3 часа не кормить грудью дитя,тк анализ строго натощак берется.
Короче пришли,взяли кровь из пяточки и мы забыли про это все благополучно. Я сейчас в другом городе у родителей,недели через 2 после выписки звонит соседка мне из Москвы и сообщает,что приходили из поликлиники детской уже 3 раза и просили срочно им позвонить.
Ну я думаю,что потеряли нас,мол,почему не сообщили что появился новорожденный в доме,звоню и мне сообщают,что пришел положительный анализ на одну из генетических болячек,а именно на муковисцедоз!!!!!! пездец….Нужно пересдать срочно,успеть до 28 дня,нам тогда было 23 дня.
Сказать,что я в шоке-ничего не сказать…
Понеслась я с дитем в местный роддом(благо он рядом) пересдавать этот дурацкий скрининг,причем опять на все заболевания взяли.
Ждать ответ 2 недели… За эти 2 недели сколько я слез проревела,сколько начиталась ерунды разной,форумов и подобного..Да еще и педиатр вылепила,что на ее веку не было ложно положит.результатов…Ох**ть…Я стала находить у ребенка призхнаки болезни,ревела весь день….Молоко 2 раза свое спасала,брала себя в руки,верила что это ошибка,что мы ни чем таким не больны.
Короче,я много читала о ложных результатх и оказалось,что часто бывает,что просят пересдать именно на муковисцедоз,тк трипсин в грудном молоке содержится( а именно трипсина много в крови при муковисцедозе), а я принебрегла этим правилом,тк лялько орало шо резаная лягушка и дала ей грудь не выдержав перед анализом 3 часа…Повторно мы сдавали уже 4 часа не кушав.
Ествественно ничего не подтвердилось,мы здоровы)))) СЛАВА БОГУ!!!!! Другого я и не думала.Но что я пережила-врагу не пожелаешь.
Просто в этом городе этот анализ берут сразу в родзале у малышей,а в Москве берут на 3-4 день,когда ребенка уже накололи лекарствами,накормили и смесью и молоком-конечно процент ошибок больше….
Зачем так делать не понятно? Ладно бы какая-то мамка,которая не шарит в этих вопросах,а я медик-у меня тот случай,когда професиия мешает жить спокойно!!!!)))))
Девочки-беременяшки,помните, раз сказали,что не корми 3 часа постарайтесь так и сделать,дабы не наживать себе головную боль!
Всем спасибо за внимание!Здоровья и благополучия вам и вашим близким)))
Источник: https://www.BabyBlog.ru/community/post/01medicina/1714579
Скрининг новорожденных: Скрининг новорожденных ( для себя)
Из журнала пользователя Яна Яна
21 июня 2017, 08:55
Что такое скрининг новорожденных, как и когда его проводят Скрининг новорожденных, или «пяточный тест» массово проводится в России, Европе, США. Обычно анализ делают в роддоме на 4 или 5 сутки жизни младенца. Результаты приходят в среднем через три недели. Чаще всего при проведении этого обследования у детей обнаруживается заболевание под названием муковисцидоз. Скрининг новорожденных (с англ. screening — сортировка) — один из самых эффективных методов диагностики генетических заболеваний неонатального периода. Генетическое исследование проводится по инициативе Всемирной организации здравоохранения (ВОЗ). В России скрининг включен в список обязательных диагностических мероприятий на протяжении последних пятнадцати лет. Из большого перечня генетических заболеваний рекомендовано проводить диагностику пяти патологий, с учетом таких факторов: распространенность, степень тяжести заболеваний, а также возможность получать достоверные результаты анализов и применять эффективное лечение. Сроки и условия проведения скрининга Как проводится скрининг новорожденных? ????У доношенных малышей анализ делают на 4 день в роддоме. ????Недоношенным детям скрининг проводят на 7 день жизни и позже.????Если ребенка выписали из роддома раньше, малышу делают анализ дома или в поликлинике по месту жительства. ????Для скрининга берется периферийная кровь (из пятки), отсюда «пяточный тест». ????Кровь наносится на 5 отдельных бланков (кружочков) фильтрованной бумаги. ????Анализ берется натощак, нельзя кормить новорожденного за 3 часа до скрининга. Когда делать скрининг? Если сделать анализ раньше — на 2 или 3 день жизни — результаты могут оказаться как ложноположительными, так и ложноотрицательными. Желательно сдать анализ в течение 10 первых суток жизни. Выявление генетических нарушений обмена веществ на ранних стадиях важно для благоприятного прогноза. Диагностика патологий генного уровня Какие врожденные заболевания диагностируются при помощи скрининга в России? В список входят те болезни, которые можно вылечить или уменьшить степень их тяжести на раннем сроке выявления. Это патологии, связанные с различными нарушениями обмена веществ. Сюда, к примеру, не входит диагностика такой хромосомной болезни, как синдром Дауна. ????Гипотиреоз. Это заболевание связано с нарушением выработки гормонов щитовидной железы. Последствия этого заболевания тяжелые: общая физическая и психическая задержка развития. В среднем на 5 тысяч новорожденных регистрируется один случай наследственного гипотиреоза, при чем чаще болеют девочки. Шансы полностью вылечить заболевание, выявленное после положительных результатов скрининга, довольно высоки, гипотиреоз можно победить. Требуется гормональная терапия. Подробнее о гипотиреозе, о нормах ТТГ у детей читайте в другой нашей статье. ????Муковисцидоз. При этом заболевании нарушается выработка секрета в легких и пищеварительном тракте. Жидкость, выделяемая клетками, становится густой, это приводит к серьезным нарушениям функций легких, печени, поджелудочной железы. Муковисцидоз — одно из самых частых заболеваний, которое обнаруживается при скрининге, регистрируется один случай на 2–3 тысячи новорожденных. Прогноз благоприятный, если начнется своевременное лечение. ????Адреногенитальный синдром. Встречается редко, примерно один случай на 15 тысяч новорожденных. Сюда входит группа генетических заболеваний, которые спровоцированы нарушением выработки кортизола (в коре надпочечников). Каковы последствия этого заболевания? Задерживается развитие половых органов, страдают почки, сердце, сосуды. Вероятен смертельный исход, если не оказана медицинская помощь. Лечение заключается в пожизненном приеме гормональных препаратов.
????Галактоземия. Причина этой болезни — дефицит фермента, который расщепляет галактазу. Это вещество поступает в организм с глюкозой, содержится в лактозе. Симптомы галактоземии проявляются постепенно, и новорожденный кажется вполне здоровым ребенком.
Но уже через несколько недель может появиться рвота, потеря аппетита, отечность, белок в моче, желтуха. Галактоземия опасна своими последствиями: серьезные нарушения функций печени, снижение остроты зрения, замедленное физическое, интеллектуальное развитие.
Это самое редкое заболевание, которое диагностируется при скрининге, встречается один раз на 30 тысяч новорожденных. Лечение галактоземии заключается в строгой диете, исключающей молочные продукты.
????Фенилкетонурия. Редкое наследственное заболевание, которое встречается один раз на 15 тысяч новорожденных. Фенилкетонурия появляется в результате нарушения выработки фермента, который должен разрушать кислоту фенилаланина. Продукты распада фенилаланина негативно воздействуют на весь организм и накапливаются в крови. В первую очередь страдает центральная нервная система, мозг, появляются судороги. Чтобы избежать осложнения заболевания, необходима строжайшая диета, которая исключает поступление в организм фенилаланина. В медицине насчитывается около пятисот заболеваний, связанных с нарушением метаболизма, или обмена веществ. Например, в Германии диагностируется 14 генетических заболеваний при помощи скрининга новорожденных, в США — свыше 40 болезней. В России неонатальный скрининг проводится для диагностики пяти, самых опасных патологий, которые начинают развиваться в раннем возрасте. По желанию родителей, если малыш относится к группе риска, можно расширить скрининг до 16 заболеваний. Вокруг темы скрининга новорожденных много споров. Родители, которые пережили стресс после ложного положительного результата у крохи, не советуют проходить процедуру. Другие мамы и папы, у малышей которых были обнаружены серьезные диагнозы, благодарны этой диагностике, потому что удалось спасти ребенка от тяжелых последствий, приостановить или вылечить болезнь. 5 вопросов, волнующих родителей Проведение скрининга вызывает у многих мам и пап беспокойство, а период ожидания результата наполнен тревогой и страхом. У особенно тревожных мам даже могут начаться проблемы с лактацией. Может быть, поэтому в некоторых роддомах вообще не уведомляют мамочек, для каких именно целей берется анализ. ????Когда можно получить результат? Анализ проводится в течение трех недель. Если результаты отрицательные (а так и бывает в большинстве случаев), никто об этом не сообщает. Но данные записывают в медицинскую карточку малыша. Если же есть положительный результат, то обязательно перезвонят из поликлиники и попросят сдать анализ повторно. Чаще всего ложные положительные анализы бывают на муковисцидоз. ????Если повторный скрининг подтвердил предыдущий анализ? Родителей приглашают на беседу с врачом-генетиком. Он дает направления к узким специалистам, где проводится дополнительное обследование: копрограмма, ДНК-диагностика, анализ сухого пятна крови, при подозрении на муковисцидоз — потовый тест. Если после дополнительных анализов диагноз все-таки подтвержден, решается вопрос о тактике лечения малыша. ????Можно ли проводить скрининг новорожденных на дому? Если по каким-либо причинам скрининг не проводился в роддоме или выписка была на 3 сутки, анализ делается в поликлинике по месту жительства. Некоторые мамы, комментируя ситуацию, делятся опытом: кто-то вызывал медсестру на дом, кто-то ходил в поликлинику, а к кому-то медсестра приходила сама домой и брала забор крови для скрининга. Если возникли трудности, а сроки взятия крови на скрининг поджимают, можно сделать анализ в платной лаборатории. Также можно обратиться в вышестоящие инстанции здравоохранения, которым подчинены районный роддом и поликлиника, и спросить, как действовать в сложившейся ситуации. ????Насколько высока достоверность скрининга? Если анализ проведен в сроки, если малыш не ел за 3 часа до забора крови, достоверность анализов высока. Но диагноз никогда не устанавливается после первого положительного результата. Бывают редкие случаи, когда скрининг показывает ложные отрицательные результаты. В этом случае заболевание обнаруживается поздно, когда уже появляются симптомы. ????Можно ли отказаться от скрининга? Да, можно. Родители берут на себя ответственность и подписывают документ, в котором отказываются проводить скрининг новорожденного. Это бумага вклеивается в карточку малыша. Медсестра или врач районной поликлиники будут звонить, приходить домой, оставлять записки с просьбой пройти скрининг до тех пор, пока не будет написан отказ родителей. Важно знать, что патологические нарушения метаболизма могут быть не только наследственными заболеваниями. У совершенно здоровых родителей могут рождаться дети с муковисцидозом, гипотиреозом, галактоземией, фенилкетонурией, адреногенитальным синдромом. Также важно знать, что при подтверждении диагноза нельзя затягивать с лечением и пренебрегать рекомендованной диетой при фенилкетонурии или галактоземии.
Скрининг новорожденных в роддоме проводится быстро, бесплатно и безболезненно для малышей. Медицинские работники рекомендуют родителям сознательно подойти к этой диагностике, которая проводится по государственной программе и инициативе ВОЗ. К сожалению, запоздалое выявление генетических заболеваний обмена веществ приводит к необратимым последствиям, инвалидности и смертности детей.
Подпишись на канал baby.ru в
❮
❯
Вопросы и ответы Девочки, подскажите, как настроиться на беременность, что нужно делать. Может приметы какие-то или суеверия нужны. У ме… Прямой эфир Многим, у кого были проблемы с беременностью, наверняка, назначали Дюфастон или другие пр… Библиотека Норма показателей свертываемости крови у женщин Прямой эфир Девочки, сдала на гормоны первой фазы. Как думаете, нормально для будущего зачатия???? P.S.… Библиотека Признаки и методы диагностики диабетической фетопатии Вопросы и ответы Замена крови (гемолитическая болезнь новорождённого, конфликт по резусу) Прямой эфир Целиакия ! Есть подозрения , что у меня и у старшего сына эта гадость ???? девочки , если ес… Библиотека Анализ Д-димер при беременности — норма и патология Вопросы и ответы Скрининг
Другие статьи на эту тему
Актуальные посты
Источник: https://www.baby.ru/blogs/post/551916394-1073124/