Пневмония – воспаление легочной ткани, имеющее инфекционную или бактериальную природу возникновения, до сих пор остается одним из наиболее опасных заболеваний, финалом которого может стать летальный исход.
По данным Всемирной Организации Здравоохранения (ВОЗ), пневмония входит в число 10 болезней, которые могут привести к смерти больного, особенно в детском возрасте.
По статистике, наиболее уязвимыми для этого недуга, являются дети первого года жизни, чаще всего недоношенные.
Причины болезни
В силу своих физиологических и анатомических особенностей, грудные малыши зачастую подвержены респираторным заболеваниям, виной этому становится их неокрепший иммунитет и несовершенство дыхательной системы.
Просветы гортани, бронхов, трахеи и носовых проходов у них еще очень плохо развиты, а слизистая оболочка имеет склонность к быстрому отеку, что затрудняет и без того неглубокое дыхание ребенка.
К тому же, груднички не способны самостоятельно избавляться от мокроты, а ее чрезмерное скопление в бронхах, замедляет процесс выздоровления и вызывает сильный кашель.
Грудные дети подвержены двум видам пневмонии:
- Врожденная – когда заражение происходит в утробе матери или во время родов.
- Приобретенная – возникающая в первые месяцы жизни младенца.
Как правило, возбудителями болезни становятся:
- стрептококки;
- пневмококки;
- стафилококки;
- вирус герпеса;
- хламидии;
- микоплазмы;
- цитомегаловирус;
- грибок типа Candida;
- гемофильная и кишечная палочки.
Врожденная форма заболевания
Причина возникновения врожденной формы пневмонии, это последствие заболевания, перенесенного женщиной во время беременности, при котором вирусные агенты попадают в организм ребенка через плаценту или околоплодные воды. Тяжесть протекания врожденной формы болезни может быть различной, и зависит от ряда факторов:
- Промежуток времени, прошедший от момента инфицирования до рождения малыша, чем он длиннее, тем сложнее будет протекать болезнь;
- Возбудитель заболевания;
- Степень доношенности новорожденного;
- Индивидуальные особенности детского организма, иммунитет.
Инфицирование в утробе
Если инфицирование плода произошло еще в утробе матери, через кровь (гематогенный способ), заболевание диагностируется сразу после появления малыша на свет и его характеризуют следующие симптомы:
- Слабый мышечный тонус – движения ребенка вялые, конечности свисают, мышцы находятся в расслабленном состоянии;
- Окрас кожных покровов варьируется от серого до синюшного цвета;
- Сразу после рождения ребенок не кричит или его крик очень слаб, а дыхание хриплое и прерывистое, больше напоминающее стоны;
- Нестабильная температура тела. Для недоношенных детей характерно понижение до 35˚ С, а для новорожденных появившихся в срок, повышение до 40 ˚ С;
- У крохи отсутствуют или слабо выражены врожденные рефлексы (дыхательный, глотательный, сосательный). Такие дети после рождения находятся на искусственной вентиляции легких и получают питательные вещества через специальный зонд;
- После появления на свет у малыша наблюдаются явные признаки асфиксии;
- Возможны пенистые выделения изо рта.
Заражение во время родов
Заражение крохи может произойти в процессе его прохождения через инфицированные родовые пути, в этом случает патогенные микроорганизмы проникают через легкие малыша (бронхогенный способ), а появляющиеся на 2-3 сутки признаки воспаления, характеризуют следующие симптомы:
- Отсутствие аппетита, отказ от груди, сильная потеря веса;
- Расстройство пищеварения, диарея, спазмы и вздутие кишечника;
- Частые срыгивания и рвота;
- Синеватый оттенок носогубного треугольника и языка;
- Бледный или землисто-серый цвет кожных покровов;
- Свистящее, шумное, аритмичное дыхание;
- Повышение температуры тела до очень высоких значений;
- Иногда поверхностный кашель;
- Слабое дыхание у недоношенных младенцев;
Из-за отсутствия иммунитета, пневмония для новорожденных детей довольно тяжелое заболевание и может привести к отягчающим последствиям. При постановке такого диагноза необходимо срочное медикаментозное лечение малыша в условиях стационара или родильного дома.
Приобретенная пневмония
Приобретенная или постнатальная форма пневмонии может развиться у грудничков в первые месяцы жизни, в домашних или стационарных условиях, по нескольким причинам:
- Вирусные заболевания;
- Переохлаждение или перегрев ребенка;
- Асфиксия в процессе родов и проникновение в дыхательные пути околоплодных вод;
- Внутриутробное поражение мозга;
- Родовая травма;
- Отклонение в развитии дыхательной системы;
- Преждевременные роды;
- Роды с помощью кесарева сечения;
- Попадание в дыхательные пути новорожденного рвотных масс.
Симптомы болезни
В большинстве случаев приобретенная пневмония развивается как последствие неправильного лечения простудных и вирусных заболеваний. На какие симптомы следует обратить внимание молодым родителям, чтобы определить и распознать начинающееся воспаление легких, советует доктор Комаровский:
- Основные признаки болезни – сухой, поверхностный кашель, и температура, сбить которую с помощью жаропонижающих средств, не удается;
- ОРВИ, простуда, сильный сухой кашель, продолжающиеся более недели;
- Кожные покровы становятся бледного серого цвета;
- Попытку ребенка сделать глубокий вдох сопровождает сильный кашель;
- Нарушается частота и глубина дыхания, появляется одышка;
- Посинение в области носогубного треугольника.
При первичном заболевании, симптомы пневмонии носят слабо выраженный характер и очень схожи с проявлениями ОРЗ и ОРВИ.
Признаки болезни могут появиться не сразу, а спустя несколько суток после возникновения воспалительного процесса.
Начало недуга сопровождают резкий скачок температуры, слабость, отказ от еды и общее недомогание. При дальнейшем развитии заболевания проявляется перечисленная выше симптоматика.
Уровень тяжести приобретенного воспаления легких зависит от степени сформированности организма новорожденного, у недоношенных детей клиническая картина заболевания будет более сильной, чем у малышей, рожденных в срок.
Педиатр Евгений Комаровский предостерегает, что в ряде случаев пневмония у новорожденных носит скрытый характер, ее не сопровождают такие симптомы, как кашель и повышение температуры, из-за этого своевременная диагностика довольна затруднена. Поэтому задача родителей и врачей вовремяопределить и распознать другие признаки болезни. Комаровский отмечает, что скрытой форме заболевания присущи такие симптомы, как вялость, сонливость, жажда и отсутствие аппетита.
Типы поражения легочной ткани при пневмонии
При любом виде пневмонии степень поражения легких неодинакова, и от этого зависит насколько выраженными будут симптомы заболевания. По локализации и силе повреждения легочной ткани, можно классифицировать несколько типов воспаления. Чаще всего встречается очаговая пневмония, при которой поражается небольшой участок легкого, ей характерны такие симптомы, как мокрый кашель, температура и повышенная потливость. При тотальном воспалении поражается целиком одно из легких, а двустороннее охватывает оба органа одновременно,
Диагностика и лечение
Доктор Комаровский советует: при первых подозрениях на воспаление легких родителям малыша необходимо срочно обратиться в медицинское учреждение и пройти соответствующее обследование:
- Визуальный осмотр кожи и слизистых оболочек грудничка;
- Прослушивание легких на наличие хрипов и длительности вдоха – выдоха;
- Простукивание грудной клетки для выявления воспаленных участков;
- Биохимический и общий анализ крови;
- Общий анализ мочи;
- Бактериологические посевы мокроты;
- Рентгенография или флюорография грудной клетки.
При постановке диагноза воспаление легких, грудничку необходима немедленная госпитализация. Чем быстрее будет начато лечение, тем вероятнее благополучный исход болезни и отсутствие осложнений.
- В большинстве случаев лечение пневмонии начинается с антибактериальных препаратов широкого спектра действия, перорально или внутримышечно.
- В дополнение к ним врач может назначить иммуномодулирующие препараты и витаминные комплексы.
- Большую роль в успешной противовоспалительной терапии играют ингаляции травяными сборами или лекарственными препаратами, которые снимают отек со слизистых оболочек, трансформируют сухой кашель во влажный, и способствуют быстрому отхождению мокроты.
- Чтобы снять симптомы интоксикации, проводятся мероприятия по введению внутривенно физиологических растворов.
Доктор Комаровский советует сопровождать лечение больного малыша, выполнением элементарных правил гигиены и профилактики. В помещении, где он находится, должна проводится ежедневная влажная уборка, проветривание и поддерживаться оптимальный уровень температуры и влажности.
Ребенок должен употреблять как можно больше жидкости и принимать пищу чаще, но небольшими порциями, чтобы не перегружать желудочно-кишечный тракт.
Хорошим подспорьем в комплексном лечении, после улучшения состояния больного, станет массаж, способствующий очищению органов дыхания от мокроты.
Важными профилактическими мерами для борьбы с пневмонией, является прививка от пневмококковой инфекции.
Возможные осложнения
Своевременно начатое и грамотное лечение дает эффективные результаты, болезнь удается победить в течении 10 – 15 дней. Запоздало начатая антибактериальная терапия и, не сделанная вовремя прививка от пневмококка, чреваты возникновением ряда осложнений:
- Кашель, оставшийся на длительное время после окончания лечения;
- Воспаление легких, вызванное пневмококками может в дальнейшем привести к отиту и менингиту;
- Если в процессе болезни пострадает серозная оболочка органов дыхания (плевра) возможен риск развития плеврита, причиняющего ребенку сильные загрудинные боли;
- Затяжная болезнь с большой вероятностью может принять хроническую форму, и любые дальнейшие респираторные заболевания ребенка могут спровоцировать очередноевоспаление легких;
- Сепсис легочной ткани.
Профилактика пневмонии
Болезнь легче предотвратить, чем вылечить, поэтому для уменьшения риска инфицирования, педиатр Евгений Комаровский, советует родителям грудничков соблюдать некоторые меры профилактики:
- Грамотное планирование и ведение беременности (своевременная сдача анализов и регулярные визиты в женскую консультацию);
- Своевременное выявление и лечение воспалительных процессов во время вынашивания ребенка;
- Соблюдение режима и здоровый образ жизни;
- Прививка от пневмококка;
- Кормление новорожденного грудным молоком;
- Правильное и сбалансированное питание матери;
- Избежание контакта с инфицированными людьми.
В последние несколько лет в России, в список обязательных прививок, вошла прививка от пневмококковой инфекции, представленная вакцинами Превенар (США) и Пневмо-23 (Франция). Первая прививка ставится грудничкам, начиная с 2-х месячного возраста, вторая – детям от 2 лет до 5 лет.
Детский врач Евгений Комаровский считает, что своевременная поставленная прививка от пневмококковой инфекции, способна уберечь ребенка в будущем от возникновения таких серьезных заболеваний, как пневмония, тонзиллит, отит и менингит.
Источник: https://ogrudnichke.ru/zdorove/pnevmoniya-u-grudnichka-simptomy-lechenie.html
Как распознать симптомы пневмонии у грудничков 4-6 месяцев? Бывает ли без температуры?
Неразвитый иммунитет и физиологические особенности системы дыхания грудничков способствуют быстрому развитию заболевания и чреваты появлением осложнений.
Возникает пневмония при проникновении в организм ребенка возбудителя – бактерии, вируса, грибка или паразитического микроорганизма. Может развиваться как осложнение затяжного ОРВИ.
В нашей статье мы делаем акцент на симптоматику у новорожденных и грудных детей в возрасте до 6 месяцев.
Выявление пневмонии на ранних этапах упрощает лечение, предотвращает многие осложнения и улучшает прогноз. Как распознать первые признаки и не пропустить начало болезни? Самые первые симптомы не всегда явно указывают на пневмонию, но должны заставить родителей насторожиться и обратиться к врачу.
Как проявляется пневмония у грудничка на начальном этапе:
- долгая ОРВИ с затрудненным носовым дыханием;
- присоединение кашля (очень редко у детей до 3 месяцев);
- подъем температуры после снижения при простуде;
- снижение аппетита, отказ от груди;
- частые срыгивания, кишечное расстройство (особенно часто встречается при инфицировании клебсиеллой);
- вялость, слабость;
- потливость во время сна;
- нарушения сна;
- беспокойность, плаксивость;
- устойчивый подъем температуры выше 38°С или ее снижение менее 35,5°С.
С учетом очень быстрого прогрессирования болезни и стремительных ухудшений у детей до 6 месяцев, обращение к врачу должно быть максимально быстрым. Вовремя выявленная болезнь и начатое соответствующее лечение позволит избежать возможных осложнений.
Симптомы
Распознать болезнь у грудных детей, особенно новорожденных, не всегда удается вовремя – начальные симптомы можно спутать с кишечной инфекцией и непроходимостью пищевода. Быстрая прогрессия болезни приводит к тому, что явные характерные симптомы заметны, когда пневмония уже вовсю прогрессирует.
Типичные признаки пневмонии у новорожденных:
- высокая (выше 38°С) температура;
- нарушение ритма и глубины вдохов (одышка, поверхностное дыхание);
- сонливость или бессонница;
- вялость;
- нарушение или отсутствие стандартных рефлексов (у новорожденных);
- кряхтящие звуки при дыхании;
- бледность;
- цианоз (посинение или посерение кожи, ногтей, носогубного треугольника);
- частые срыгивания, рвота;
- ухудшение аппетита, отказ от груди (еды, воды);
- втяжение ребер при вдохе.
Чем младше и слабее ребенок, тем быстрее развивается картина прогрессирующего заболевания. В тяжелых случаях и при стремительном течении болезни могут появиться:
- судороги на фоне высокой температуры (фебрильные);
- дыхательная недостаточность (вдохи до 70 и более раз в минуту, захлебывание при вдохе);
- потеря сознания;
- апноэ (остановки дыхания);
- пенистые выделения изо рта.
При появлении симптомов пневмонии необходимо срочно вызвать врача или бригаду скорой помощи (при повышении температуры до 39°С и выше или присутствии любого из тяжелых симптомов).
При наличии отяжеляющих симптомов для дальнейшей диагностики и лечения ребенка срочно помещают в стационар.
Важно! При появлении признаков пневмонии у ребенка до 4 месяцев, подъеме температуры, появлении судорог и признаков дыхательной недостаточности, ухудшении состояния ночью, НЕ ПЫТАЙТЕСЬ справиться с этим самостоятельно или дождаться утра. Сразу вызывайте скорую! Промедление может стоить жизни ребенку!
В неотягченных случаях при осмотре грудничка участковым врачом обнаруживаются такие признаки:
- учащение и обструкция дыхания (малоинформативный признак из-за схожести с обструктивным бронхитом);
- прослушивание мелкопузырчатых хрипов в пораженных участках (более специфическим признаком является их асимметричность);
- укорочение звука при перкуссии;
- при дыхании будет задействована дополнительная мускулатура грудной клетки.
Для уточнения диагноза назначаются:
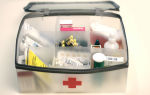
- Рентгенограмма легких. Она покажет наличие пневмонии и характер поражения тканей, на сегодня – самый информативный метод.
- Общий анализ крови. Повышение СОЭ, лейкоцитов и нейтрофилов говорит о наличии в организме воспаления и может указывать на воспаление легких;
- Исследование мазков. Бактериологические и вирусологические исследования мазков (мокроты) на выявление возбудителя.
Полезно знать! Некоторые возбудители пневмонии не вызывают лейкоцитоза, поэтому основной подтверждающий ориентир – результат рентгенограммы.Нижнедолевая правосторонняя пневмония
Лечение подбирается по установленным протоколам, в зависимости от текущего состояния ребенка и результатов диагностики.
Возрастные особенности
Пневмония у новорожденных и у более старших грудничков проявляется с некоторыми различиями, зависящими от возраста, особенностей развития и формы заболевания.
У грудных детей пневмония, кроме приобретенной, может быть врожденной и внутриутробной. Тогда ребенок рождается с признаками уже прогрессирующего заболевания.
Отличительные симптомы пневмонии при рождении:
- слабость или отсутствие основных рефлексов;
- признаки асфиксии и гипоксии;
- резко сниженная или повышенная температура;
- слабый крик или его отсутствие;
- синий или серый цвет кожи;
- неполное раскрытие легких (часто у недоношенных);
- возможно наличие участков ателектазов.
Месячный ребенок, как и остальные, заражается извне. Его дыхательная система еще совсем слаба неразвита в полной мере, поэтому такие симптомы болезни, как кашель, не могут проявиться.
Особенности проявлений пневмонии у детей 1 месяца:
- одышка до 70 вдохов в минуту (в норме не более 40, одышка у более старших – 50 и более вдохов);
- может отсутствовать повышение температуры;
- часто отсутствие потливости из-за неразвитой терморегуляции;
- часто встречается гипотермия (менее 35,5°С);
- склонность к аспирации рвотными массами или избытками слизи при ОРВИ;
- стремительное ухудшение состояние и развитие тяжелых симптомов (гипоксия, апноэ, токсикозы);
- сопровождающие кишечные расстройства (часто при крупозной и интерстициальной формах);
- обезвоживание.
Искусственная вентиляция легких при гипоксии
Дети в возрасте от 4 месяцев до 6 месяцев обладают более совершенной иммунной реакцией и рефлексами, потому проявления воспаления легких более яркие и типичные.
Особенности симптоматики:
- более частая гипертермическая реакция;
- снижение вероятности аспирации;
- более частое проявление кашля как основного симптома.
Бывает ли без температуры и кашля?
В самом младшем возрасте (0-2 месяцев) и при предшествующем лечении осложненного ОРВИ антибиотиками пневмония может манифестировать без повышения температуры, особенно у недоношенных детей. Незрелый организм не всегда готов адекватно ответить на вторжение возбудителя.
Опасность этого состояния в том, что болезнь может быть принята за обычное ОРВИ и лечиться родителями самостоятельно, что чревато осложнениями и даже летальным исходом.
Кашель также не всегда сопровождает пневмонию. При недостаточности иммунитета и нарушениях (или возрастного недоразвития) кашлевого рефлекса, особенно у детей до 1 месяца и новорожденных, он может отсутствовать.
Важно не упускать самые неспецифические и мало выраженные симптомы – утомляемость, нарушения сна и аппетита, вялость, бледность и другие – для своевременного распознавания болезни и своевременной диагностики.
Важно! Даже если замеченные симптомы кажутся незначительными – обязательно следует рассказать о них врачу! Лучше перестраховаться, чем упустить время!
Дыхательные расстройства
Расстройства дыхания могут быть как причинами, так и последствиями пневмонии. В качестве причин выступают дыхательные расстройства у недоношенных, ослабленных детей, рожденных от матерей с аутоиммунными заболеваниями или после Кесарева сечения, а также последствия родовых травм, асфиксии, гипоксии и осложненных родов.
К основным дыхательным расстройствам относят:
- незрелость центра контроля дыхания;
- неполное раскрытие легких;
- незрелость механизма выработки сурфактанта;
- ателектазирование (спадание альвеол);
- аспирация;
- отек легких;
- кровоизлияния;
- органические изменения ткани легких.
Эти изменения могут быть как причинами, так и последствиями (осложнениями) пневмонии.
Первые признаки дыхательных расстройств:
- появление учащенного дыхания не высокой глубины – более 100 вдохов в в минуту;
- раздувание крыльев носа и синхронное движение головой;
- ускоренный ритм сердечных сокращений;
- приглушенные сердечные тоны при прослушивании.
Комаровский о проявлениях болезни у новорожденных
Доктор Комаровский обращает внимание родителей на отличительные признаки воспаления легких, позволяющие заподозрить пневмонию и не спутать ее с ОРЗ.
Специфические факторы:
- если ОРЗ длится 7 дней и более;
- бледность при ОРЗ;
- одышка;
- доминирование кашля.
Источник: https://bronhus.com/zabolevaniya/legkie/pnevmoniya/deti/rannego-i-starshego-vozrasta/novorozhdennye/priznaki-simptomy.html
Пневмония у новорожденного: причины, симптомы, последствия / Mama66.ru
Пневмония — одно из распространенных и опасных инфекционно-воспалительных заболеваний периода новорожденности, особенно у недоношенных младенцев. Патология характеризуется развитием активного воспалительного процесса паренхимы легких и стенок бронхов.
Заболевание отличается моментом заражения и видом инфекционного агента. Инфицирование наступает в процессе вынашивания (внутриутробная пневмония), в родах (аспирационная или интранатальная) и в послеродовом периоде (постнатальная).
Внутриутробная пневмония
Заболевание возникает в результате инфицирования плода:
- трансплацентарно, гематогенным путем;
- антенатально, при инфицировании через зараженные околоплодные воды — инфекционный агент попадает непосредственно в легкие плода.
Причины развития внутриутробной пневмонии:
- реализация и генерализация TORCH-инфекции (токсоплазмоза, хламидиоза, цитомегаловирусной или герпетической инфекции, листериоза, сифилиса);
- инфекционно-воспалительные заболевания мочеполовой системы и желудочно-кишечного тракта у беременной с нисходящим путем инфицирования и заражением околоплодных вод (наиболее частым возбудителем считается стрептококк группы В (серовары I и II);
- острые вирусные и бактериальные инфекции, перенесенные беременной на поздних сроках беременности.
Чаще всего заражение плода происходит в последние недели, сутки или часы перед родами. Риск развития внутриутробно обусловленного воспаления легких у плода значительно выше у недоношенных детей.
Факторы риска и причины внутриутробного инфицирования плода с развитием воспаления легких:
- хроническая внутриутробная гипоксия;
- врожденные пороки развития бронхолегочной системы;
- гестационная незрелость плода, недоношенность;
- эндометриты, цервициты, хориоамниониты, вагиниты, пиелонефриты у роженицы;
- фетоплацентарная недостаточность с нарушением плацентарного кровообращения.
Отличительными чертами внутриутробной пневмонии являются:
- развитие симптомов заболевания в первые сутки жизни ребенка (до выписки из роддома), реже в течение 3-6 недель (хламидийная и микоплазменная пневмония);
- болезнь сопровождается другими проявлениями внутриутробной инфекции — сыпь, конъюнктивит, увеличение печени и селезенки, симптомы менингита или энцефалита, другие патологические проявления TORCH-инфекции;
- патология чаще проявляется двухсторонним воспалительным процессом, усугубляющим течение заболевания;
- заболевание протекает на фоне глубокой недоношенности, болезни гиалиновых мембран, множественных ателектазов или бронхоэктазов и других пороков развития бронхов и легких.
К симптомам внутриутробной пневмонии относятся:
- одышка, возникающая сразу после родов или в первые несколько суток после рождения ребенка, реже в более поздний период;
- участие в акте дыхания вспомогательных мышц, которое проявляется втягиванием межреберных промежутков, яремной ямки;
- пенистые выделения из ротовой полости;
- приступы цианоза и апноэ;
- отказ от еды, срыгивания;
- утомляемость при сосании;
- лихорадка;
- частый малопродуктивный кашель, иногда до рвоты.
Дополнительными признаками внутриутробной пневмонии являются:
- нарастающая бледность кожи;
- повышенная кровоточивость;
- увеличение печени и селезенки;
- склерема, различные экзантемы и энантемы;
- нарастающее снижение массы тела.
- При отсутствии своевременной диагностики и назначения адекватного лечения у ребенка отмечается усугубление дыхательной недостаточности, развитие сердечной и сосудистой недостаточности и инфекционно-токсического шока.
- Особенно часто патология развивается у глубоко недоношенных новорожденных или у ребенка со значительной морфофункциональной незрелостью дыхательной системы (при нарушении синтеза сурфактанта, пневмотораксом, множественными врожденными пороками развития легких и бронхов, тимомой).
- Поэтому течение болезни усугубляется сложными сопутствующими патологиями и часто приводит к летальным исходам, особенно тяжелая двухсторонняя пневмония.
- Истинные внутриутробные пневмонии встречаются в 2-4 % случаев, наиболее часто у новорожденных развиваются пневмонии во время или после рождения.
Интрнатальная пневмония
При интранатальной пневмонии возбудителями инфекционно-воспалительного процесса являются различные инфекционные агенты с заражением в родах:
- при прохождении ребенка через инфицированные пути;
- при заглатывании инфицированных околоплодных вод или мекония (аспирационная пневмония).
Развитию инфекционного процесса при интранатальной пневмонии способствуют:
- недоношенность или выраженная морфофункциональная незрелость новорожденного;
- внутриутробная гипотрофия;
- асфиксия в родах;
- нарушение легочно-сердечной адаптации новорожденного;
- дистресс-синдром (синдром угнетения дыхания) после общей анестезии в результате операции кесарева сечения значительно увеличивают риск развития пневмонии у детей;
- длительный безводный период в родах;
- лихорадка у роженицы.
Постнатальная пневмония – это воспаления легочной ткани, развившиеся после рождения ребенка: стационарные, госпитальные (нозокомиальные) или негоспитальные («домашние») пневмонии у новорожденного.
В зависимости от возбудителя выделяют следующие формы заболевания:
- вирусные;
- паразитарные;
- бактериальные;
- грибковые;
- смешанные (вирусно-бактериальные, бактериально-грибковые).
Главные причины постнатальной пневмонии:
- асфиксия в родах с аспирацией околоплодных вод и мекония;
- родовая травма, чаще спинальная с поражением шейного отдела позвоночника и верхних грудных сегментов;
- антенатальное поражение мозга;
- пороки развития бронхолегочной системы;
- недоношенность;
- реанимация в родах, интубация трахеи, катетеризация пупочных вен, ИВЛ;
- контакт с респираторными вирусными и бактериальными инфекциями с заражением воздушно-капельным путем после родов;
- переохлаждение или перегревание ребенка;
- срыгивания и рвота с аспирацией желудочного содержимого.
Клинические симптомы постнатальной пневмонии у новорожденного:
- острое начало с преобладанием общей симптоматики — токсикоз, лихорадка, срыгивания, слабость, отказ от еды;
- частый поверхностный малопродуктивный кашель;
- одышка с цианозом и участием вспомогательной мускулатуры;
- пенистые выделения из ротовой полости, раздувание крыльев носа;
- дистанционные хрипы, шумное дыхание (со значительным повышением частоты дыхательных движений) и степень дыхательной недостаточности зависит, сколько составляет ЧДД в минуту;
- присоединение сердечнососудистых нарушений.
Особенности течения постнатальной пневмонии
Клиническая картина воспаления легких в период новорожденности зависит от вирулентности возбудителя, степени зрелости всех органов и систем ребенка и наличия сопутствующих патологических процессов:
- в начальной стадии болезнь имеет стертое течение, и признаки заболевания часто проявляются через несколько часов или суток после развития воспалительного процесса;
- первые симптомы не характерны пневмонии – развивается вялость, слабость, срыгивания, отсутствие температурной реакции объясняется незрелостью системы терморегуляции и иммунологической реактивности организма;
- часто отмечается мелкоочаговый характер воспаления, который трудно диагностируется при аускультации и диагноз ставится только после появления дыхательной симптоматики (одышка, кашель, цианоз);
- катаральные явления при заражении респираторными вирусами часто отсутствуют в связи с ранним поражением паренхимы легких и отсутствием местного иммунитета;
- у доношенных новорожденных, без тяжелой сопутствующей патологии, заболевание имеет благоприятный прогноз для жизни и здоровья при условии своевременной диагностики и раннего начала антибиотикотерапии.
Факторы развития
Факторами развития пневмонии у новорожденного считаются:
- патологическое течение беременности, осложненное акушерской или соматической патологией;
- инфекционно-воспалительные заболевания мочеполовой, дыхательной или пищеварительной системы матери;
- реализация и прогрессирование внутриутробных инфекций;
- хроническая внутриутробная гипоксия и гипотрофия;
- родоразрешение путем кесарева сечения;
- асфиксия в родах с аспирационным синдромом;
- пневмопатии и другие врожденные аномалии бронхолегочной системы;
- наследственные заболевания легких;
- недоношенность;
- внутричерепная или спинальная родовая травма;
- реанимационные пособия в родах (ИВЛ, интубация трахеи);
- срыгивания или рвота с аспирацией пищи;
- неправильный уход за ребенком (переохлаждения, перегревания, недостаточное проветривание помещения);
- неблагоприятная санитарно-эпидемическая обстановка в роддоме и дома;
- контакт с респираторными вирусами, носителями патогенных микроорганизмов с инфицированием дыхательной системы.
Диагностика
Диагностика данного заболевания у новорожденных основаны на комплексном анализе:
- клинических признаков болезни;
- анамнеза;
- осмотра ребенка и физикальных обследований;
- лабораторных показателей (изменений в клиническом анализе крови, газов в крови, КОС).
Но основное значение в качестве метода диагностики имеет рентгенография легких – определяющая очаг воспаления, изменения бронхов и внутригрудных лимфатических узлов, наличие рожденных аномалий и пороков.
Лечение
Пневмония, развившаяся в период новорожденности, считается опасной патологией, требующей постоянного наблюдения за состоянием ребенка и лекарственной коррекции. Поэтому лечится заболевание только в условиях стационара, его длительность (сколько времени малыш будет находиться в отделении) зависит от тяжести заболевания и наличия осложнений .
Терапию пневмонии у новорожденного начинают с назначения антибиотиков широкого спектра действия, коррекции нарушенного гомеостаза, дыхательных и сердечнососудистых нарушений, уменьшения токсикоза.
За малышом необходим постоянный уход:
- кормление грудным молоком или адаптированной смесью из зонда или рожка до исчезновения дыхательных нарушений и улучшения самочувствия ребенка;
- гигиенический уход за кожей;
- создание комфортного микроклимата в помещении или кувезе (у недоношенных новорожденных);
- профилактика переохлаждения или перегрева малыша, частое изменение положения тела.
Дополнительно назначается лечение:
- иммуноглобулины или другие иммуностимуляторы;
- симптоматические препараты (жаропонижающие, противокашлевые, муколитики, противовоспалительные лекарственные средства);
- витамины;
- пробиотики;
- общеукрепляющий и вибрационный массаж;
- физиотерапевтические процедуры, горчичные обертывания, масляные компрессы, ингаляции.
Длительность лечения пневмонии у новорожденных в среднем составляет около месяца.
Осложнения и последствия
При своевременном и правильном лечении пневмонии последствиями может стать частые простудные и респираторные инфекции, бронхиты, стойкое снижение иммунитета у ребенка.
Осложнения развиваются у малышей с незрелостью органов и систем, внутриутробной гипотрофией, родовыми травмами или пороками развития и другой сопутствующей патологией. Наиболее неблагоприятно протекает двухсторонняя пневмония у недоношенных детей.
Выделяют основные осложнения:
- легочные — ателектазы, пневмоторакс, абсцессы, плеврит, прогрессивная дыхательная недостаточность;
- внелегочные осложнения — отит, мастоидит, синусит, парез кишечника, недостаточность надпочечников, повышенное образование тромбов, сердечнососудистая недостаточность, кардиты, сепсис.
В течение года малыш находится под диспансерным наблюдением врача.
Особенности протекания и лечения у недоношенных детей
У недоношенных новорожденных намного чаще развиваются врожденные и ранние неонатальные пневмонии в сравнении с доношенными детьми, что связано с высокой частотой пневмопатий, пороков развития и внутриутробных инфекций.
Пневмония имеет двухстороннюю локализацию воспалительного процесса со скудной клинической картиной, маскирующейся под другие соматические патологии или неврологические заболевания (вялость, адинамия, заторможенность, срыгивания, нарушения сосания).
В клинической картине доминируют признаки токсикоза, а затем дыхательной недостаточности с большой выраженностью гипоксемии и респираторно-метаболического ацидоза. У недоношенных пневмония чаще развивается со скудной клинической картиной и склонностью к гипотермии, высокая температура при воспалении легких возникает редко.
Большая частота внелегочных симптомов, усугубляющих течение болезни – прогрессирующая потеря веса, диарея, угнетение ЦНС с исчезновением сосательного и глотательного рефлексов. У недоношенных малышей отмечается большого количества осложнений как легочных, так и внелегочных.
После перенесенной пневмонии отмечаются бронхолегочные дисплазии, вызывающие рецидивирующие бронхолегочные заболевания.
Профилактика
К основным профилактическим мероприятиям пневмонии у новорожденных относятся:
- полное устранение главных предрасполагающих и провоцирующих факторов;
- диспансеризация и оздоровление женщин, планирующих беременность, санация всех очагов инфекции до наступления беременности;
- контроль течения беременности и внутриутробного развития плода, устранение всех вредностей, скрининговые обследования;
- правильная тактика ведения родов, профилактика родовых травм;
- соблюдение санитарных и эпидемиологических мероприятий в родильном доме и соблюдение режима кувеза при глубокой недоношенности.
- Профилактикой постнатальной пневмонии является полное ограничение контакта с инфекционными больными, естественное вскармливание и создание комфортного режима в помещении, где постоянно находится ребенок.
- Воспаление легких у новорожденных лечится сложно, часто вызывает диспластические процессы бронхов и альвеол, легочные и внелегочные осложнения, поэтому профилактика возникновения данной патологии – основа здоровья малыша в будущем.
- Сазонова Ольга Ивановна, педиатр
Болезни дыхательных путей у детей до года
Советуем почитать: Разбираем причины возникновения пищевой аллергии и типы ее проявления
Источник: https://mama66.ru/detskie-bolezni/pnevmoniya-u-novorozhdennykh
Пневмония у грудничка — симптомы и признаки воспаления легких у новорожденных без температуры, дыхательное расстройство у младенца
Грудные дети очень подвержены различным инфекционным заболеваниям, поскольку их организм еще не окреп и не выработал иммунитет для борьбы с болезнями.
У детей чаще всего инфекции поражают органы дыхательной системы, в результате чего может развиться неонатальная пневмония или воспаление легких. Дети входят в группу риска, поскольку имеют иные особенности строения и функционирования дыхательных путей в отличие от взрослых.
Груднички имеют очень узкие носовые ходы, просветы трахеи, гортани и бронхов, из-за этого слизистые оболочки дыхательных путей становятся еще более узкими, что не способствует выведению мокроты. А легочная ткань у детей не такая эластичная как у взрослого человека. Поэтому риск развития пневмонии в разы увеличивается, а симптомы заболевания проявляются гораздо ярче.
Определение заболевания
Пневмония у грудничков еще называется неонатальной пневмонией. Она представляет собой инфекционное воспалительное заболевание тканей легких.
В некоторых случаях заболевание может развиться в течение нескольких часов после рождения ребенка и быть частью обобщенного сепсиса, либо оно может начаться через неделю и затрагивать только легкие.
Диагностировать пневмонию у грудничка можно с помощью клинической и лабораторной оценки сепсиса. А терапия основана на своевременном применении антибиотиков широкого спектра действия.
Пневмония у малышей считается одной из самых распространенных инвазивных бактериальных инфекционных заболеваний после первичного сепсиса.
Пневмония бывает очаговой и долевой. В первом случае воспалительный процесс затрагивает только небольшой участок легкого, а во втором случае поражается целая доля легкого. Долевая пневмония считается самой тяжелой.
Данное заболевание опасно тем, что воспаленная ткань легких перестает выполнять свою функцию газообмена, в результате чего малыш страдает от гипоксии (кислородного голодания). Вдобавок к этому развивается интоксикация, которая приводит к появлению слабости, головной боли, потере аппетита, плачу без какой-либо причины и так далее.
Причины возникновения
- Ребенок может заразиться во время прохождения через инфицированные родовые пути матери или от медицинского персонала, который осуществляет за ним уход.
- Основные возбудители пневмонии – это грамположительные кокки (стрептококки, стафилококки) и грамотрицательные палочки (кишечные палочки, протеус).
- Определены следующие пути проникновения инфекции:
- Трансплацентарный путь как часть генерализованного инфекционного процесса.
- Ингаляция инфицированной амниотической жидкости до родов.
- Аспирация инфицированных секретов гениталий матери в родах.
- Инфицирование микроорганизмами после рождения.
Неонатальная пневмония может быть самостоятельным заболеванием, однако чаще всего воспаление легких возникает на фоне острых респираторных заболеваний или как осложнение гриппа, кори или коклюша.
Грудные дети со слабым иммунитетом входят в группу риска развития пневмонии. Иммунитет ослабевает, если ребенок часто болеет ОРЗ или имеет врожденные патологии сердца или органов дыхания, а также рахит или дистрофию. Кроме того пневмония может стать результатом переохлаждения организма младенца.
Симптомы
Основные симптомы пневмонии у грудных детей:
- Резкое повышение температуры до тридцати восьми градусов, которую невозможно сбить.
- Учащенное дыхание (в среднем сорок вдохов и выдохов за одну минуту).
- Одышка.
- Сильный кашель, который даже может спровоцировать рвоту.
- Бледность кожных покровов, серый или синюшный цвет кожи вокруг рта и носа.
- Проблемы со стулом, вздутие живота.
- Потеря аппетита.
- Плач без причины.
Родителям нужно помнить, что во время воспаления легких состояние ребенка ухудшается за очень короткий промежуток времени.
Чтобы диагностировать у грудничка пневмонию, необходимы обследования в условиях стационара. Там берут кровь на анализ, делают рентген легких, анализ мочи, а иногда могут направить на электрокардиограмму.
Возможные осложнения
Если вовремя показать ребенка врачу и начать лечение пневмонии, то возникновения осложнений можно избежать. Но когда родители самостоятельно лечат грудного ребенка дома, то после затихания острой фазы воспалительного процесса, может долго не проходить астения. В этом случае будут наблюдаться такие симптомы, как вялость ребенка, быстрая усталость, долгий сон, снижение аппетита.
Когда организм ребенка ослаблен воспалением легких, или если лечение было назначено поздно, то заболевание может перейти в хроническую форму с периодическими обострениями. Воспалительный процесс может распространиться на здоровые участки легкого, в результате чего произойдет слияние очагов. Это может привести к отеку легочной ткани или легочной недостаточности.
В более тяжелых случаях воспаление переходит на плевру, и развивается плеврит, который характеризуют такие симптомы, как затруднение дыхания ребенка, боль в груди. Кроме этого возможно разрушение ткани с образование полостей в легких.
Лечение
Медикаментозным способом
Своевременное назначение антибактериальных препаратов – это залог успешного лечения пневмонии. До шести месяцев пероральный прием лекарств невозможен, поэтому малышу делают уколы. Какой именно антибиотик подойдет, должен определить лечащий врач.
Рассмотрим антибиотики, используемые для лечения пневмонии у грудничков:
- Пенициллин G. Он используется против стрептококков и чувствительных к пенициллину стафилококков.
- Тикарциллин и карбенициллин. Они активны в отношении грамотрицательных бактерий.
- Антистафилококковые пенициллины. Они устойчивы к действию бета-лактамазы (пенициллиназы).
- Цефалоспорины первого поколения. Они редко применяются для лечения сепсиса новорожденных. А антибиотики третьего поколения очень активны против грамотрицательных кишечных бактерий.
Одновременно с антибиотиками особое внимание обращают на газовый состав крови, чтобы оценить потребность во вспомогательной вентиляции. Если таковая имеется, то назначаются ингаляции кислорода или ингаляции со специальными лекарственными препаратами или лечебными травами.
Если у ребенка возникли осложнение болезни (признаки интоксикации организма, судороги, длительное повышение температуры и так далее), то назначаются капельницы, которые доставляют ребенку необходимые питательные вещества.
При необходимости могут назначаться отхаркивающие и жаропонижающие вещества, а также иммуноглобулин, который борется с возбудителем пневмонии.
Народными средствами
При воспалении легких рекомендуется пить отвар из черного изюма. Он эффективно борется с кашлем и укрепляет организм ребенка.
Нужно взять один стакан изюма, измельчить его и залить двумя стаканами горячей воды. После этого напиток следует поставить на медленный огонь и проварить его в течение пяти минут.
Далее отвар необходимо процедить, отжать мякоть. Пить готовый отвар нужно по одному стакану в теплом виде.
Устранить симптомы пневмонии поможет молоко с инжиром. Напиток готовят так: берут пять сушеных плодов инжира, заливают двумя стаканами горячего молока, и томят состав на медленном огне не более десяти минут. Такое средство нужно пить в горячем виде по одному стакану.
Для снятия воспаления и лучшего отхождения мокроты нужно взять стакан сока алоэ, добавить в него пятьдесят грамм измельченных сушеных почек березы и семьдесят грамм корней синеголовника.
Все заливают литром прополисного масла (сто сорок грамм прополиса на девятьсот миллилитров растительного масла) и столько же меда. Смесь нагреть на водяной бане тридцати минут.
Принимают так: в стакан горячего молока кладут одну столовую ложку смеси, размешивают и выпивают. В течение дня нужно употреблять три или более стаканов этого молока.
При пневмонии рекомендуется делать по четыре раза в день ингаляции из отвара почек сосны. Это очень хорошее отхаркивающее, противовоспалительное средство. Пять почек разминают и заливают половиной стакана кипятка. Выдерживают на водяной бане сорок минут под закрытой крышкой и выливают в ингалятор. Длительность процедуры — пять минут.
Профилактика
Врачи говорят, что дети, которых кормят грудным молоком, реже болеют инфекционными заболеваниями. Грудное вскармливание необходимо для закладки иммунитета.
Не менее важным профилактическим мероприятием является режим дня. Грудничок должен спать достаточное количество времени и чаще гулять на свежем воздухе.
Родители должны следить за тем, чтобы малыш не переохлаждался. Рекомендуются воздушные ванны и обливание прохладной водой при купании.
Ребенка нужно изолировать от больных с симптомами острых респираторных вирусных инфекций.
Симптомы туберкулеза на ранней стадии
Воспаление легких: симптомы у взрослых без температуры описаны тут.
ХОБЛ код по мкб 10 //drlor.online/zabolevaniya/legkix/xobl/kakoj-kod-imeet-xronicheskaya-obstruktivnaya-bolezn-po-mkb-10.html
Видео
Выводы
Для лечения пневмонии у грудничка лекарства должен назначать только врач, поскольку только специалисты могут точно выявить возбудителя заболевания и подобрать соответствующий препарат.
Не стоит завершать лечение, когда исчезли все симптомы воспаления легких. Дело в том, что они исчезают раньше, чем заканчивается воспалительный процесс, поэтому нужно обязательно завершать курс терапии, чтобы болезнь не напомнила о себе осложнениями.
Также читайте про сироп корня солодки с инструкцией по применению взрослым в данной статье. Не менее действенным препаратом признаны и таблетки от кашля Термопсол.
Источник: https://drLOR.online/zabolevaniya/legkix/pnevmoniya/priznaki-u-grudnichka.html

 Нижнедолевая правосторонняя пневмония
Нижнедолевая правосторонняя пневмония